TENDINOPATIA DELL'ACHILLEO
La tendinopatia dell’Achilleo è una patologia degenerativa del tendine d’Achille, struttura che connette i muscoli posteriori della gamba al calcagno la cui contrazione spinge l’avampiede verso il suolo, movimento che permette di sollevarci sulle punte e spostarci in avanti, e quindi camminare, correre, saltare.
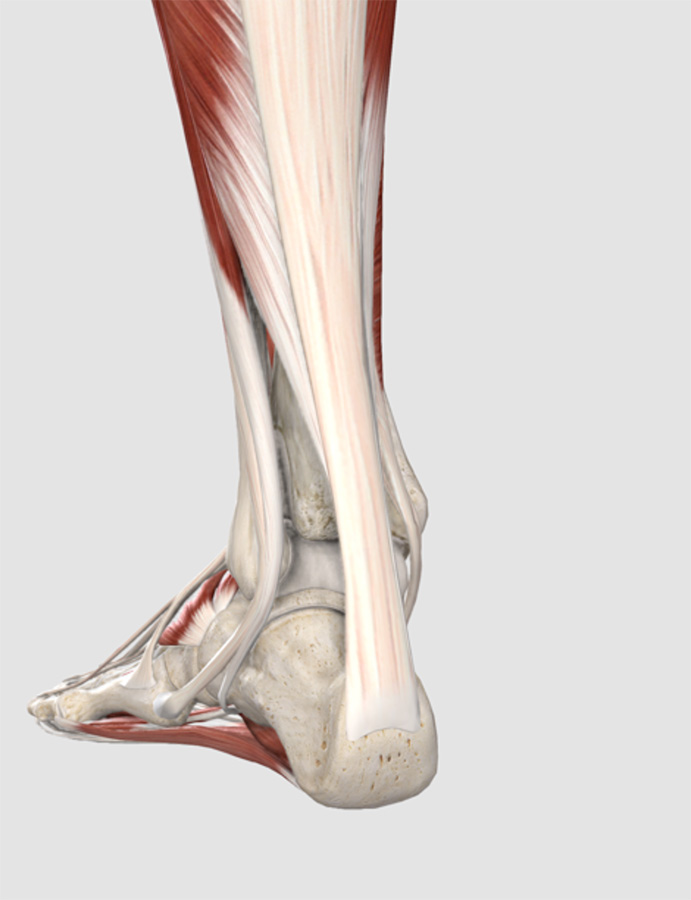
Per questa ragione è sottoposto ad un carico di lavoro enorme, per cui specie negli sportivi, è facile che si verifichino delle microlesioni che per un alterato processo di guarigione possono dar vita a quadri degenerativi che prendono il nome di tendinopatia.
Ne esistono fondamentalmente due diversi tipi:
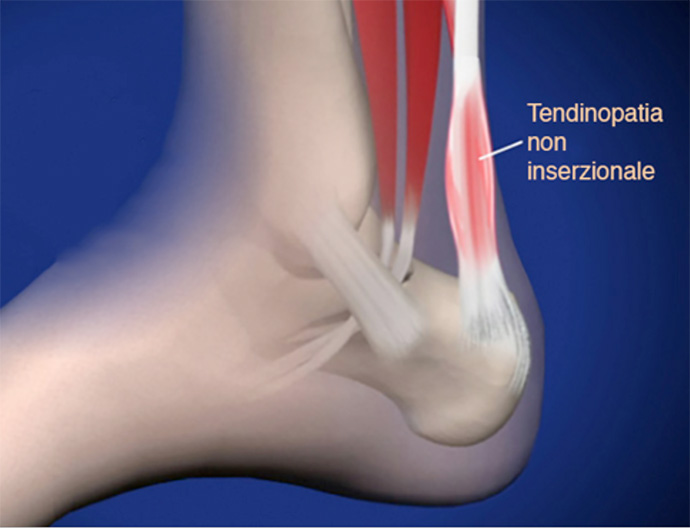
LA TENDINOPATIA NON INSERZIONALE
Localizzata nella porzione intermedia del tendine, tipica degli sportivi.
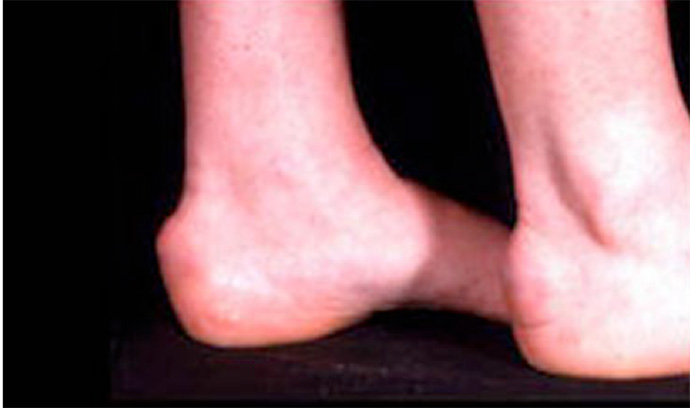
LA TENDINOPATIA INSERZIONALE
Presente a livello della giunzione tra tendine e calcagno legata più, all’età, al sovrappeso e ad altri fattori metabolici.
Cause
All’origine della tendinopatia possono
esserci fattori intrinseci in particolare tutte le anomalie biomeccaniche del piede, come l’iperpronazione, la
limitata mobilità dell’ articolazione sotto astragalica, il piede cavo oppure condizioni sistemiche quale la gotta il
diabete, il sovrappeso le dislipidemie l’ipertensione e tutte le artropatie infiammatorie e autoimmuni.
Tra i fattori estrinseci bisogna porre attenzione ad eventuali programmi di allenamento sbagliati, troppo assidui o troppo prolungati, alla corsa su superfici in salita o su terreni troppo
accidentati così come all’uso di calzature sbagliate senza un adeguato
sistema di assorbimento meccanico a livello del tallone o senza tacco.
ANATOMIA E ISTOLOGIA
Il tendine d'Achille è costituito fondamentalmente da tre componenti:
elementi cellulari , specie tenociti e tenoblasti, matrice extracellulare e fibre collagene.
Quest’ultime sono organizzate in fibrille, fibre e fasci, tutte parallele tra loro, avvolte da una membrana l'endotenonio
che ragruppa le varie bendellette, tutte avvolte a sua volta da un peritenonio, che si caratterizza rispetto agli altri tendini per la sua sottigliezza.
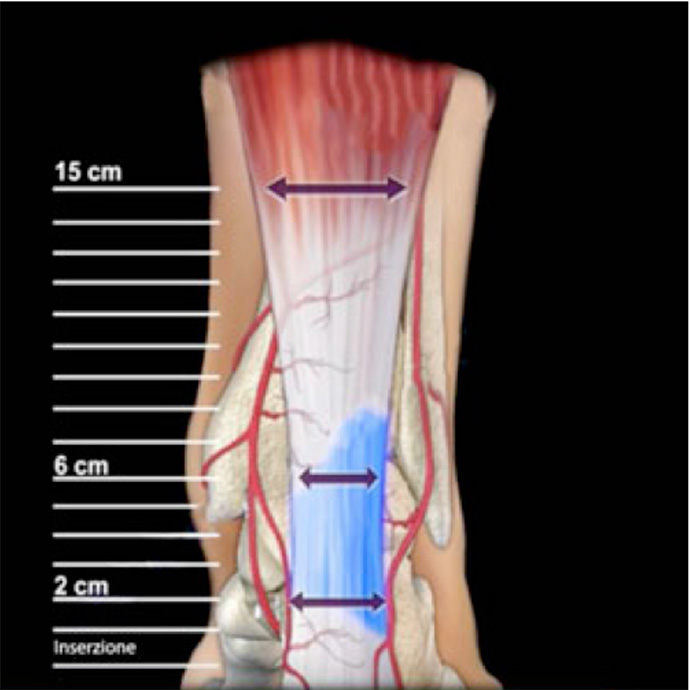
La sua vascolarizzazione è divisa in tre zone, quella superiore che riceve vasi dai muscoli della gamba, quella inferiore
vascolarizzata dai vasi del calcagno, e quella intermedia vascolarizzata dal peritenonio.
La zona che va dai due ai 6 cm sopra al calcagno è la zona meno, irrorata e quindi anche la più vulnerabile.
PATOLOGIA
Le tendinopatie dell’achilleo specie le forme non
inserzionali si caratterizzano da zone ispessite e irregolari, che clinicamente hanno aspetto di rilievi
nodulari palpabili sottocute nel ventre del tendine.
In tali zone non è presente un quadro infiammatorio bensì un sovvertimento strutturale.
In queste zone ispessite osserviamo infatti istologicamente l’ aumento cellulare di tenociti,
l’aumento della concentrazione di glicosaminoglicani nella matrice, neurotrasmettitori che intervengono nella trasmissione del dolore, e soprattutto la frammentazione e la perdita di organizzazione in
fasci paralleli del collagene.
Particolarmente importante inoltre è il rilievo della comparsa intorno alla zona patologica di piccoli vasi ai quali si associa un aumento
dell’innervazione a cui si attribuisce un ruolo fondamentale nella genesi del dolore che
caratterizza questa sindrome.
Nei casi più avanzati tale sovvertimento assume l’aspetto di una degenerazione mucoide e lipoide con rammollimento del ventre tendineo stadio che di solito precede la rottura sottocutanea del
tendine.
SINTOMI DELLA TENDINOPATIA DELL’ACHILLEO
Dolore, rigidità e tumefazione sono i tre sintomi che caratterizzano la
sindrome clinica della tendinopatia.
Il dolore è ovviamente presente nella regione posteriore della caviglia confinato all’interno del tendine o a livello della sua porzione intermedia o
all’inserzione calcaneare. L’esatta localizzazione del dolore è fondamentale per poter giungere ad
una diagnosi corretta.
Nei casi meno gravi può essere avvertito soltanto durante l’attività sportiva o dopo uno sforzo fisico importante e prolungato . In questo caso possiamo
di solito evocarlo tutte le volte che facciamo un piccolo salto sul posto o in avanti.
Nei casi più avanzati il dolore diventa costante iniziando dopo pochi passi addirittura a riposo
entrando a far parte negativamente della nostra quotidianità.
La rigidità della caviglia è un altro sintomo frequente.
Viene avvertita in modo particolare la mattina al risveglio.
La deambulazione non avviene percepita con la solita elasticità a causa della limitazione della
flessione dorsale della caviglia, movimento che mettendo in tensione il tendine affetto,
provoca una contrattura antalgica di difesa.
La tumefazione infine è spesso frequente sotto forma di borsite nella tendinopatia inserzionale accompagnandosi ad arrossamento cutaneo.
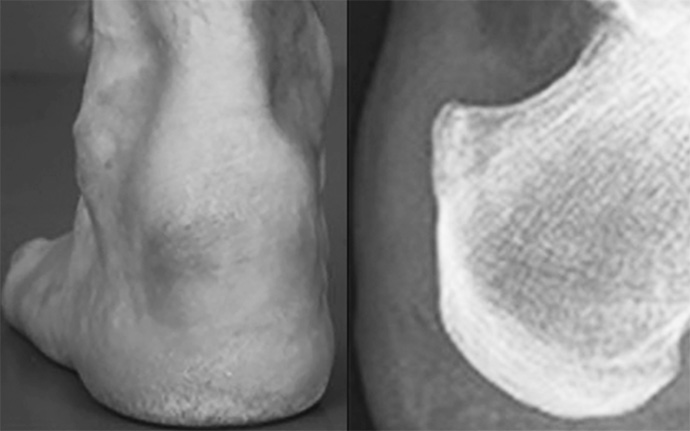
oppure come ispessimento nodulare più o meno esteso nelle forme non inserzionali a livello della porzione intermedia del tendine.
DIAGNOSI DELLA TENDINOPATIA DELL’ACHILLEO
Per poter fare una diagnosi corretta è
fondamentale correlare l’esame clinico con le indagini diagnostiche.
L’esame clinico identificherà l’esatta localizzazione del dolore, provocato invitando il paziente a restare su un piede e alzarsi sulle punte, oppure invitandolo a fare un piccolo salto
sul posto o in avanti oltre che a procedere con la palpazione accurata per delimitare la zona dolente.
Questa dovrà corrispondere all’area morfologicamente modificata presente nelle indagini strumentali.
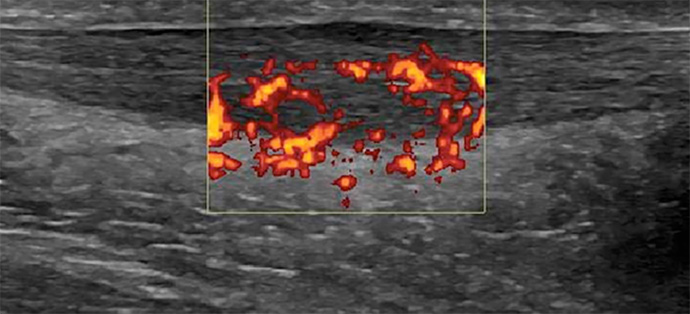
Queste sono costituite fondamentalmente dall’esame ecografico nel quale le zone
patologiche verranno evidenziate come zone ipoecogene, e dalla risonanza magnetica che fornisce un quadro morfologico preciso della situazione patologica.
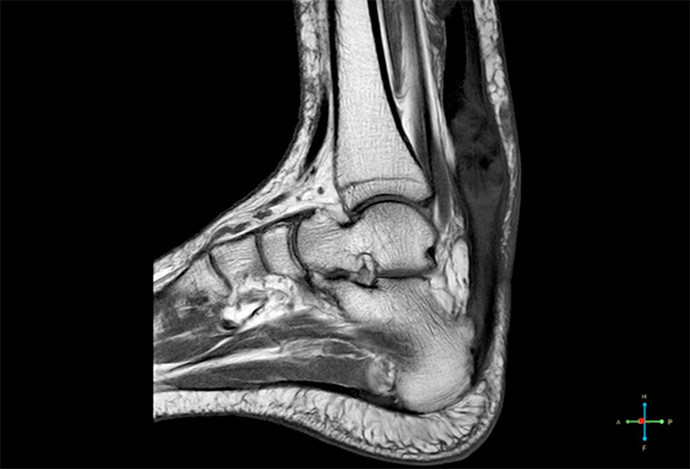
Infine un esame eco-color doppler ci permette di visualizzare la presenza di vasi anomali che avvolgono il tessuto patologico, responsabili con la loro innervazione della sintomatologia dolorosa, la cui oblitarazione è uno degli obiettivi del programma terapeutico.
TRATTAMENTO DELLA TENDINOPATIA DELL’ACHILLEO
Il successo del trattamento dipende dalla diagnosi accurata e dall’elaborazione di un programma terapeutico adeguato da parte del chirurgo uniti alla
costanza da parte del paziente nel seguire le cure indicate.
Il trattamento iniziale è quasi sempre conservativo e deve essere seguito per almeno tre mesi prima di approdare alla soluzione chirurgica.
Solitamente il 75% dei casi viene trattato con successo in modo conservativo, mentre il 25% ricorre al trattamento chirurgico.
Trattamento conservativo:
Il programma terapeutico della tendinopatia dell’achilleo deve iniziare dalle cure più conservative e meno invasive proseguendo a seconda del caso e della risposta terapeutica verso cure più incisive fino ad arrivare nei casi più severi al trattamento chirurgico.
Il nostro schema conservativo consiste nel:
Identificare e correggere possibili fattori eziologici, modificando eventuali squilibri biomeccanici con
l’uso di plantari o ortesi, modificare le calzature, modificare gli schemi di allenamento.
Far seguire al paziente un programma di esercizi di potenziamento e di stretching.
In particolare gli esercizi eccentrici che sono risultati efficaci nel 75% delle tendinopatie non inserzionali e nel 35% di quelle inserzionali.
Diversi studi scientifici hanno dimostrato la loro azione nel ridurre la vascolarizzazione intorno alla zona degenerata, probabilmente a causa della
pressione esercitata dalla contrazione muscolare sui vasi sanguigni durante lo svolgimento degli esercizi con un programma minimo di tre mesi e di 120 ripetizioni al giorno.


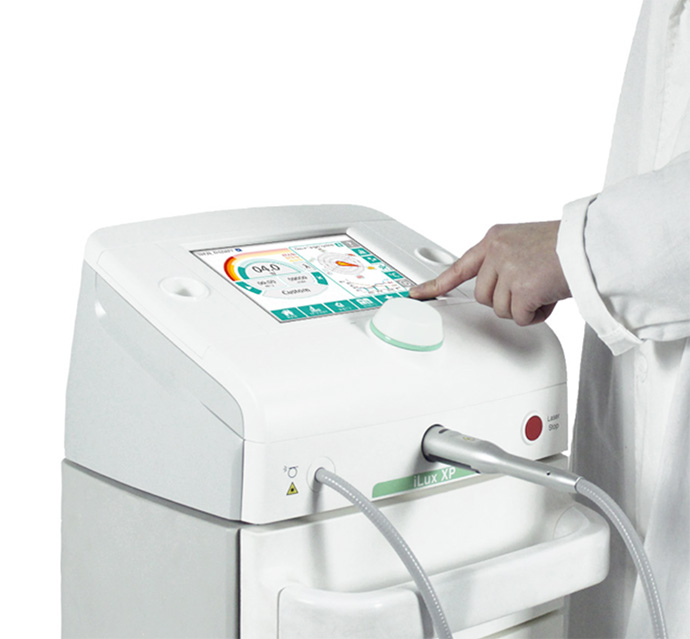
Ciclo di THEAL TERAPY applicata con un LASER di ultima generazione a 4 lunghezze d’onda e a potenza modulabile.
Tale strumento agisce aumentando la produzione di collagene all’interno delle lesioni tendinee,
stimola la proliferazione di tenoblasti e tenociti, riduce la neovascolarizzazione patologica, aumenta l’elasticità del tendine.
Ciclo di onde d’ urto
la cui efficacia dipende dal macchinario utilizzato che deve essere di ultima generazione e di potenza sufficiente a creare delle lesioni
interstiziali che stimolino i processi di guarigione attivando processi catabolici che portino alla rimozione dei costituenti danneggiati.
Applicazione di cerotti di nitroglicerina che aumentano la concentrazione di ossido nitrico con azione vasodilatatrice e quindi aumento dell’ossigenazione tissutale che ha effetto di
stimolo proliferativo dei fibroblasti.
Se non si è ottenuto nessun miglioramento con le terapie intraprese è bene passare alla parte più
incisiva delle cure conservative e cioè alla.
TERAPIA INFILTRATIVA
A seconda della sostanza che infiltriamo si possono ottenere diverse azioni:
azione sclerosante, si ottiene infiltrando polidocanolo sotto guida ecografica nei neovasi adiacenti al tendine ottenendo la loro obliterazione e l’inattivazione delle terminazioni nervose adiacenti ad esse oltre ad una reazione infiammatoria che induce proliferazione di fibroblasti e sintesi di collagene. Terapia innovativa molto efficace, che necessita di due giorni di riposo assoluto e 2 settimane di interruzione della pratica sportiva.
Azione simile si ottiene infiltrando sempre sotto guida ecografica e nella superfice anteriore del tendine una soluzione salina di 30 .40 ml unita ad anestetico che libera il tendine da aderenze stenosanti e comprime il flusso della neo vascolarizzazione. High Volume Injection (HVI). È particolarmente indicata in presenza di aderenze tra il tendine e il suo peritenonio.
Azione rigenerante viene invece ricercata ricorrendo all’ortobiologia che consiste nell'infiltrare, PRP, ottenute da un semplice prelievo sanguigno e/o cellule Staminali ottenute processando un prelievo di grasso addominale. (metodo Lipogems o Lipocell) direttamente nella lesione tendinea, per ottenerne la sua rigenerazione.
Studi su animali hanno dimostrato che tali sostanze stimolano I processi riparativi aumentando le fibre collagene di tipo I e III portando a guarigione e rimodellando il tendine.
Ricorriamo a questi procedimenti quando siamo in presenza di degenerazione mucoide e rammollimento del tendine di solito associandoli a microtenotomia percutanea.
TRATTAMENTO CHIRURGICO
Varia a seconda della localizzazione
Trattamento chirurgico della tendinopatia non inserzionale:
tenotomia percutanea:
è il nostro trattamento di scelta in quanto non invasivo.
Consiste nell’eseguire con un micro bisturi attraverso dei piccoli fori della cute delle scarificazioni longitudinali del tendine per
stimolarne i processi riparativi.
Spesso associamo infiltrazione di PRP o di grasso processato a seconda della gravità per potenziare gli effetti rigenerativi.
Si tratta di un procedimento ambulatoriale, la convalescenza consiste nel deambulare con un tutore per tre giorni e osservare riposo sportivo per tre settimane.
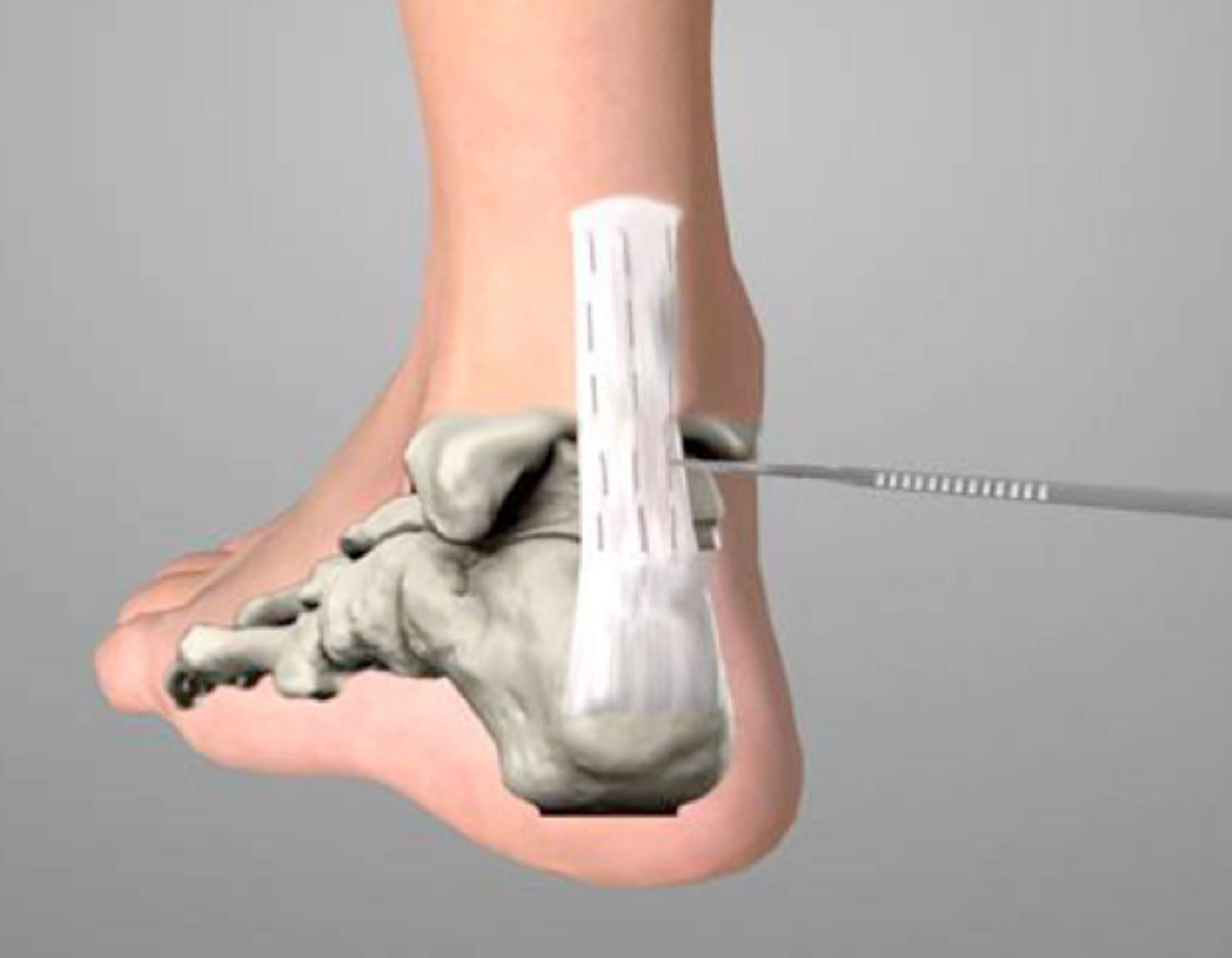
Debriding a cielo aperto:
In caso di insuccesso dei trattamenti meno invasivi ricorriamo alla chirurgia a cielo aperto con una piccola incisione in corrispondenza della lesione tendinea per liberare il tendine dalle aderenze
asportando il peritenonio e il tessuto degenerato e stimolando il tendine sano con delle tenotomie longitudinali.
Trattamento chirurgico della tendinopatia inserzionale:
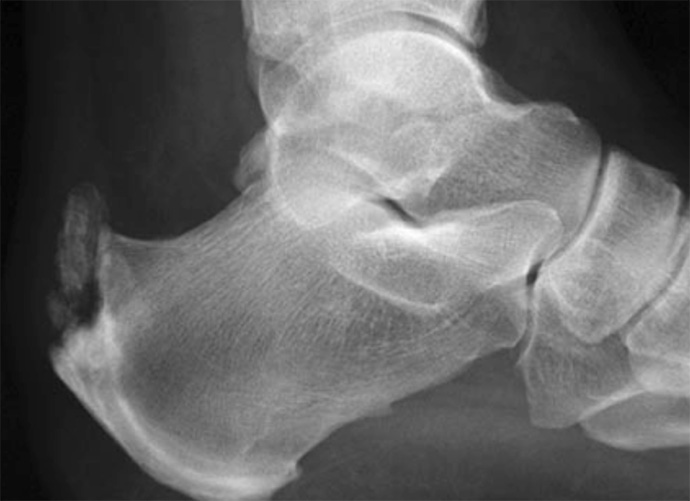
È mirato a rimuovere la causa della tendinopatia che può essere provocata dalla presenza di calcificazioni intratendinee,
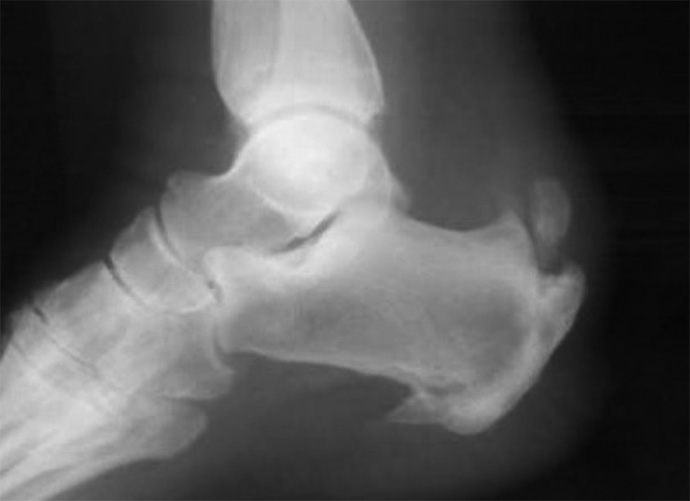
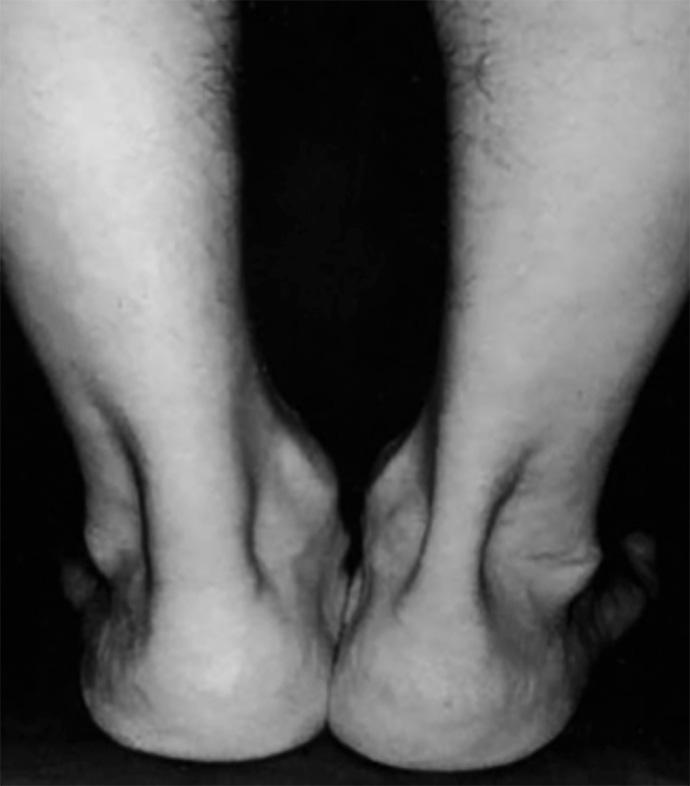
prominenza calcaneare laterale (esostosi laterale) prominenza calcaneare postero superiore (Morbo di Haglund)
che creano un conflitto meccanico tra tendine e
calzatura. Tali microtraumi creano una condizione degenerativa del tendine e l’ infiammazione cronica della borsa retrocalcaneare
È pertanto fondamentale individuare la causa o l’associazione di cause che creano danno al tendine e procedere alla loro rimozione nel modo meno invasivo possibile.
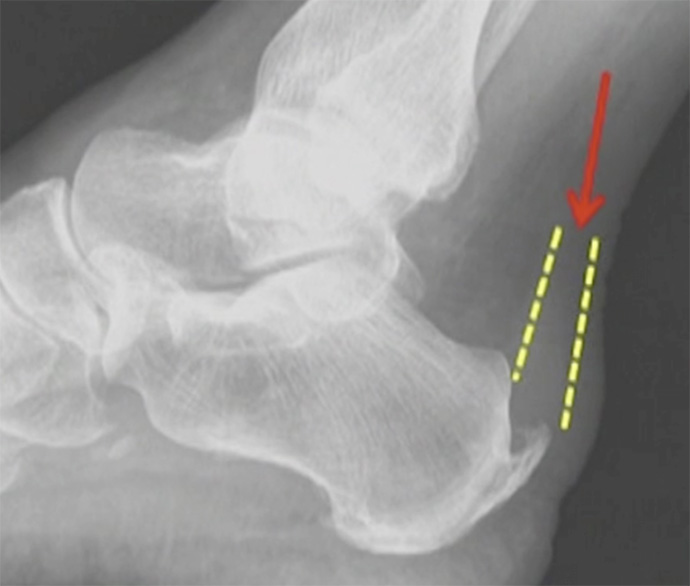
CONCLUSIONI
Quindi a seconda dei casi
Se il dolore è laterale al tendine si potrà
procedere alla regolarizzazione per via percutanea dell’esostosi calcaneare laterale senza distaccare il
tendine e senza incisione cutanea.
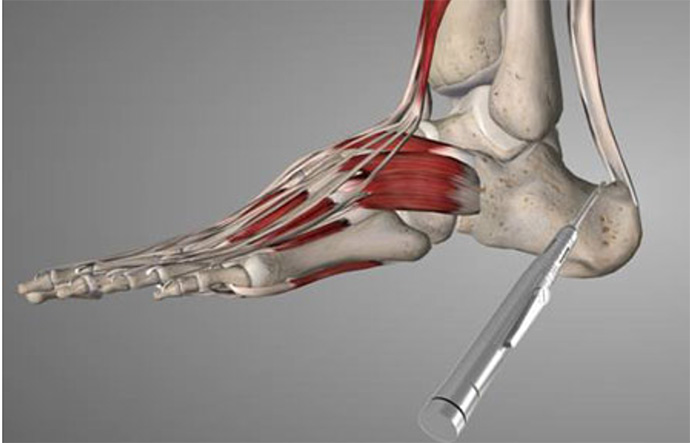
In caso di tendinopatia calcifica si dovrà procedere alla sua rimozione che comporta l’incisione del tendine ma non il suo distacco.
In caso di morbo di Haglund, cioè di prominenza del profilo superiore del calcagno e conflitto con il tendine e con la borsa retrocalcaneare, si potrà procedere alla regolarizzazione ossea e alla asportazione della borsa infiammata senza bisogno di distaccare il tendine.
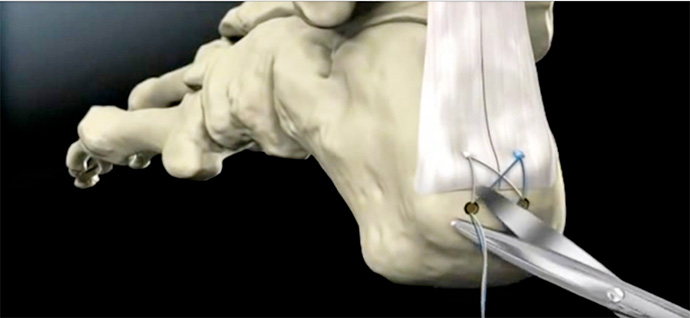
In caso sia presente un conflitto con il tendine creato dalla prominenza ossea posteriore e superiore (morbo di Haglund piu esostosi posteriore) si dovrà regolarizzare tutto il profilo posteriore e l’angolo superiore del calcagno e quindi procedere al distacco del tendine e alla sua reinserzione con un sistema di ancorette.
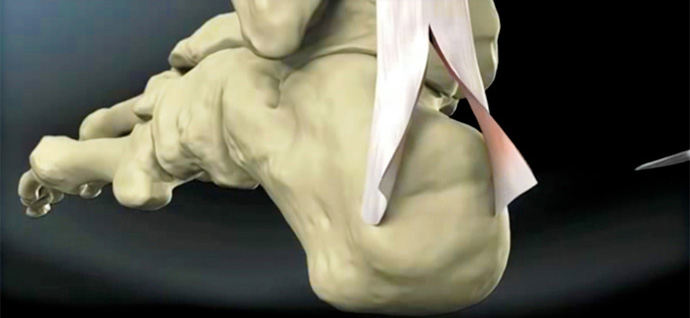
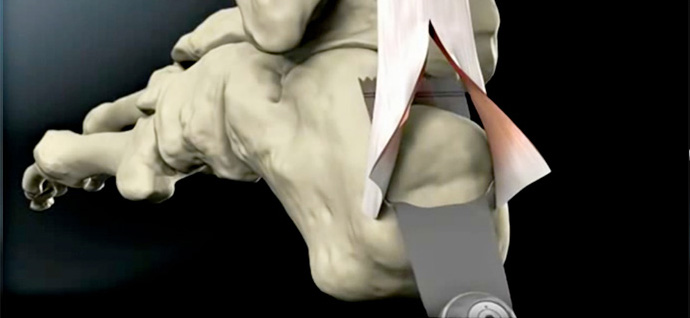
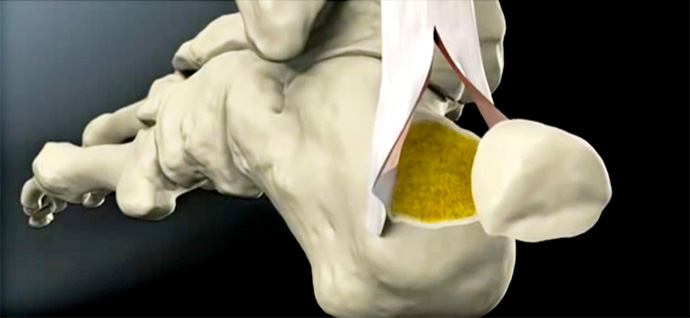
VIDEO
Tendine di Achille - Trattamento della tendinopatia non inserzionale del tendine d'achille.
a cura del Dr. Massimo Drommi
Contatti
Roma
clinica “Mater Dei”Via Bertoloni, 34
Tel +39 338 699 68 13
Milano
casa di cura “La Madonnina”Via Quadronno, 29
Tel. +39 0250030013
Napoli
casa di cura “Ruesch”Viale M. C. di Savoia, 39
Tel. +39 333 500 58 28